آشنایی با تجهیزات پزشکیاخبار مدرسه مهندسی پزشکیپزشکیتجهیزات بیمارستانیتجهیزات پزشکیتعمیر و نگهداری تجهیزات پزشکی
تفسیر ECG به طور کامل بخش اول
تفسیر ECG به طور کامل بخش اول
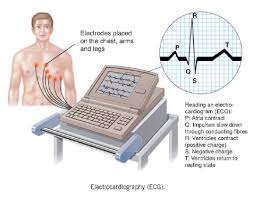
الکتروکاردیوگرافی:
عبارت است از ثبت امواج حاصل از فعالیت الکتریکی عضله قلب که از طریق قرار دادن الکترود در سطح سینه و دراطراف قلب انجام می گیرد.
دپولاریزاسیون و رپولاریزاسیون:
سلولهاي عضلانی در حال استراحت داراي بار الکتریکی میباشند به طوري که سطح خارجی غشاء سلول داراي بارالکتریکی مثبت و سطح داخلی آن داراي بار الکتریکی منفی می باشد . علت بوجود آمدن نیروي الکتریکی در سلولها تفاوت غلظت الکترولیت ها به خصوص یون پتاسیم در داخل و خارج سلول می باشد. سدیم نیز عنصر دیگری است که در تغییرات بار الکتریکی سلول در حال استراحت و یا فعالیت دخالت دارد. تحریک سلول عضلانی قلب سبب می شود که بار الکتریکی سلول تغییر یافته و سطح خارجی آن که در حال استراحت بار مثبت داشت داراي بار منفی شود و سطح داخلی آنکه بار منفی داشت داراي بار مثبت گردد. این تغییر از نقطه تحریک آغاز شده و بار الکتریکی تمام سلول را تغییر می دهد. این عمل را دپولاریزاسیون میگویند.
هر سلول میوکارد هنگامی که دپولاریزه شود بار الکتریکی داخل سلول مثبت می شود. در مرحله بعد مجددا بار الکتریکی سلول به حال اولیه برمیگردد و این عمل رپولاریزاسیون نامیده میشود . حرکات یون سدیم و پتاسیم در این مرحله عکس مرحله دپولاریزاسیون خواهد بود و بدین ترتیب سلول مجددا به حال استراحت اولیه درخواهد آمد. چگونگی ثبت جریان الکتریکی در سلول عضلانی طبیعی از این قرار است :
چنانچه الکترودي را روي سطح یک سلول عضلانی که در حال استراحت است قرار داده و به یک گالوانومتر وصل نماییم هیچگونه موجی ایجاد نمی شود چون پتانسیل سطح خارجی بین دو نقطه خارج سلول صفر است.
هنگام تحریک سلول سدیم از خارج سلول به داخل آن نفوذ می کند و در نتیجه داخل سلول نسبت به خارج سلول داراي بار الکتریکی مثبت می گردد که این مرحله را مرحله دپولاریزاسیون می گویند این تحریک الکتریکی از ابتدا سلول به انتهای سلول جریان می یابد. در مرحله بعد پتاسیم از داخل سلول به خارج رانده شده و بار داخل سلول از مثبت به منفی تبدیل می گردد که این مرحله را رپولاریزاسیون می گویند.
دلایل استفاده الکتروکاردیوگرام
۱- تشخیص وسعت محل و میزان پیشرفت انفارکتوس میوکارد
۲- تشخیص انواع اختلالات ریتم قلبی
۳- تشخیص هیپرتروفی دهلیزی و بطنی
۴- تشخیص پریکاردیت
۵- تشخیص بیماري هاي عمومی که به نحوي بر قلب اثر می گذارد
۶- تشخیص آمبولی حاد ریوی
۷- تعیین اثر داروهاي قلبی به خصوص دیژیتال و کینیدین
۸- بررسی اختلالات الکترولیتی به خصوص تغییرات پتاسیم- کلسیم روي فعالیت قلب
۹- ارزیابی حملات سنکوپ
۱۰- ارزیابی دردی که در بالاتر از ناف قرار دارد
۱۱- ارزیابی قبل از عمل جراحی
۱۲- ارزیابی افزایش فشار خون یا بزرگ شدن قلب
۱۳- ارزیابی عملکرد ضربان ساز مصنوعی
۱۴- تعیین جهت قرار گرفتن قلب از نظر تشریحی
دستگاه الکتروکاردیوگرافیک:
دستگاه الکتروکاردیوگراف داراي ۴ الکترود اندامی است که به ترتیب با رنگهاي مشکی(پاي راست)- سبز (پاي چپ )-قرمز (دست راست)- و زرد (دست چپ) مشخص شده است و علاوه بر یکسان بودن رنگها در همه انواع دستگاه ها هر یک از فیش هاي مربوطه نیز با حروف انگلیسی مشخص شده است .
به این ترتیب که فیش مشکی با دو حرف (RF(Right Footسبز با Left Food) LF) و قرمز با Right Arm) RA) و زرد با حرف Left Arm ) LA)
از یکدیگر متمایز می باشند. این فیش ها (الکترودها) توسط دستبندهای مخصوص که پلاك آن فلزي است به اندامها متصل می شوند. در یک نوار کامل الکتروکاردیوگرافی ما ۱۲ اشتقاق (Lead) خواهیم داشت که ۶ تاي اول اشتقاقهاي اندام و ۶ تاي بعدي اشتقاقهاي سینه اي یا پریکوردیال می باشند.
اشتقاقهاي اندامها خود دو نوعند :
الف- اشتقاق هاي استاندارد دو قطبی
ب- اشتقاق هاي یک قطبی تقویت شده
الف- اشتقاق هاي دو قطبی که اولین بار بوسیله آنتون شرح داده شد شامل سه اشتقاق می باشند. و لیدI, II, III یا L1 ,L2, L3 نامیده می شوند و نمایانگر اختلاف پتانسیل بین دو نقطه از بدن است.
I-اختلاف پتانسیل بین دست چپ و دست راست است
II-اختلاف پتانسیل بین دست راست و پاي چپ
III-اختلاف پتانسیل بین دست چپ و پاي چپ
پاي راست را هم بوسیله الکترود به سیم اتصال زمین وصل می کنند و در ایجاد موج دخالت ندارند. محل بستن الکترود دردست یا پاها معمولا در ناحیه مچ می باشد ولی می توان آنها را در هر نقطه دیگري مثلا روي بازوها و یا رانها بست و اگر کسی دست و پایش قطع باشد الکترود را به باقیمانده ناحیه قطع شده می بندند.
ب- اشتقاق هاي یک قطبی به وسیله ویلسون در سال ۱۹۳۲ معرفی گردید در این اشتقاق ها یک سر گالوانومتر به نقطه ای از بدن مثل اندامها و یا قفسه صدري و سر دیگر به نقطه صفر وصل میشود که شامل AVR (مربوط به دست راست ) AVL( مربوط به دست چپ ) AVF (پاي چپ است).
اشتقاق هاي مربوط به قفسه صدري یا لیدهاي پریکوردیال که تحت عنوان V1-V6 معروف است که به ترتیب روي جدار قفسه سینه قرار می گیرد.
V1- در چهارمین فضاي بین دنده اي در طرف راست استرنوم
V2- در چهارمین فضاي بین دنده اي در کنار چپ استرنوم
V3- بین V2 , V4
V4 – در پنجمین فضاي بین دنده اي روي خط میانی ترقوه اي چپ (MCL(Mid Clavicular Line
V5 – در پنجمین فضاي بین دنده اي روي خط زیر بغلی قدامی چپ (AAL(Anterior Axillary Line
V6 – پنجمین فضاي بین دنده اي طرف چپ در خط میانی زیر بغل (MAL(Mid Axillary Line
V7 -پنجمین فضاي بین دنده اي طرف چپ در خط خلفی زیر بغل (PAL(posterior Axillary’s line
V8 – پنجمین فضاي بین دنده اي طرف چپ در خط خلفی ترقوه (posterior scapular Line)
V9 – پنجمین فضاي بین دنده اي لبه سمت چپ ستون فقرات (Left Border of the spine)
علاوه بر لیدهاي جلو قلبی V1 وV2 لیدهاي دیگر مثل V3R و V4R نیز می باشند.
– لید V3R الکترود مثبت در سمت راست قفسه سینه و محل مشابه V3 گذاشته می شود.
– لید V4R الکترود مثبت در سمت راست قفسه سینه و محل مشابه V4 گذاشته می شود .
کاغذ الکتروکاردیوگرافی:
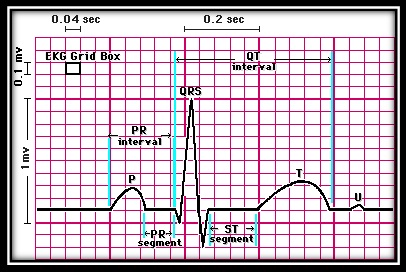
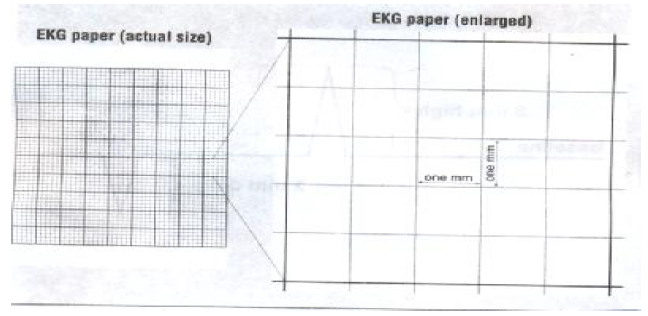
کاغذ الکتروکاردیوگرام به صورت شطرنجی می باشد که کوچکترین مربعات آن یک میلیمتر در یک میل می باشد هر پنج مربع کوچک بوسیله خطوط پررنگ تري احاطه شده و مربعات بزرگتري را بوجود می آورد . سرعت عبور کاغذ معمولا ۲۵ میلیمتر در ثانیه است ولی می توان سرعت آن را در موارد لزوم زیادتر کرد مثلا ۵۰ میلیمتر در ثانیه که احتمالا اجزاء امواج الکتروکاردیوگرام قدري واضح تر خواهد شد و امکان اشتباه در اندازه گیري اجزاء کمتر میشود.
اگر سرعت کاغذ ۲۵ میلیمتر باشد عرض هر خانه کوچک ۰٫۰۴ ثانیه می باشد از طرفی ارتفاع هر ۱۰ خانه کوچک نیزمعادل یک میلی ولت می باشد که معمولا قبل از انجام الکتروکاردیوگرافی بوسیله استانداردیزه کردن دستگاه را میزان می کنند که هر ۱۰ میلیمتر ارتفاع یک میلی ولت می باشد. در موارد لزوم مثلا وقتی کمپلکس ها بلند است و گاهی از حد کاغذ تجاوز می کند ۵ میلیمتر ارتفاع را با پیچ تنظیم مخصوص دستگاه معادل یک میلی ولت تنظیم می نمایند و معمولا براي مشخص شدن آن با دگمه علامت زن مخصوص برای استاندارد کردن چند خط موازي که نشان دهنده یک میلی ولت است در ابتداي نوار قلب رسم نمایند. لازم به ذکر است پیش از شروع ثبت ECG دستگاه باید کالیبره شود.
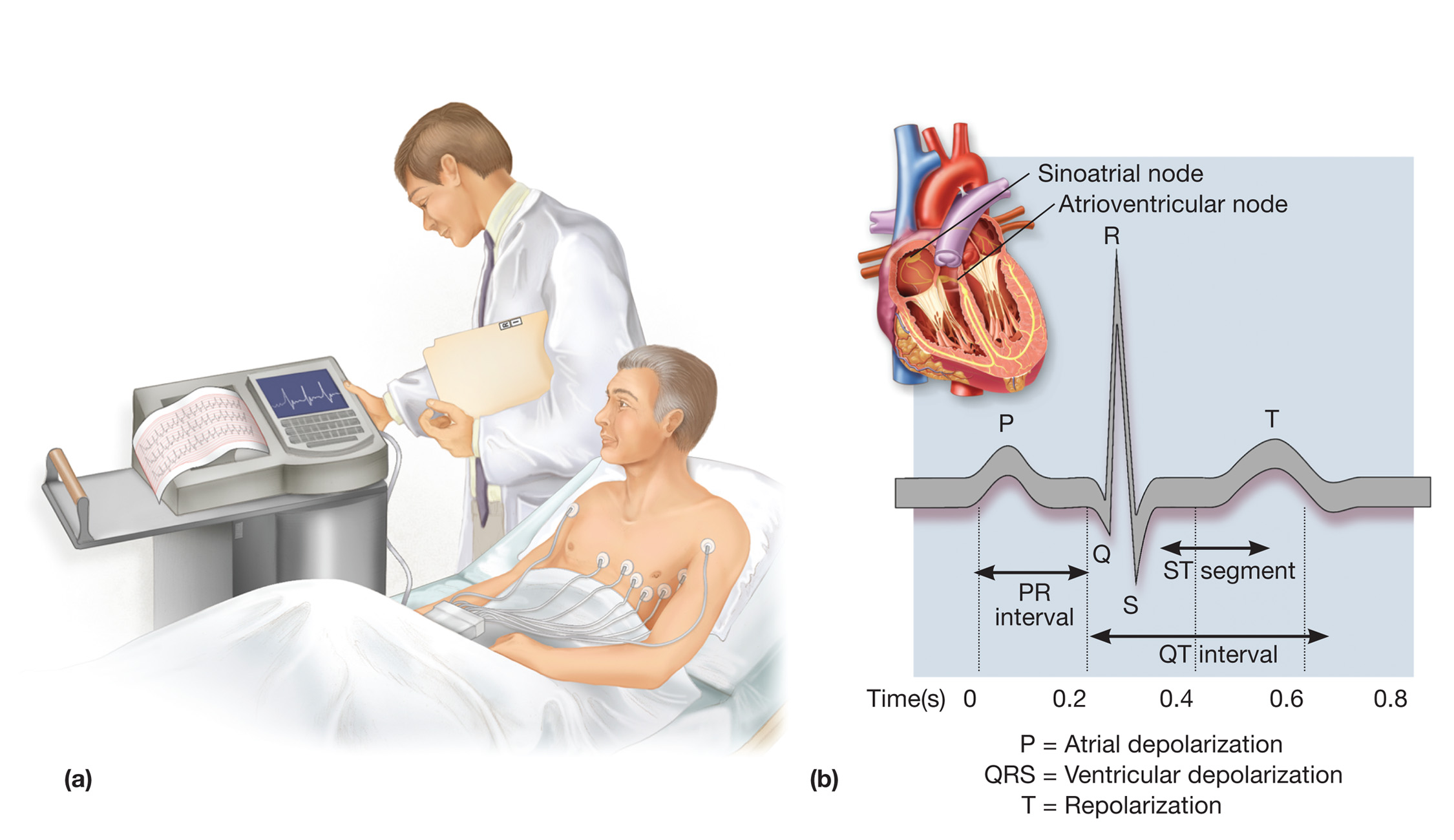
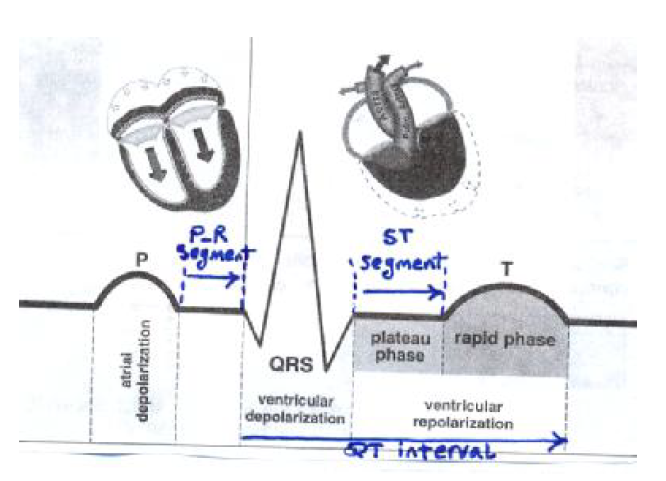
جزئیات یک ضربه الکتریکی قلب
تحریک گره سینوسی سبب تحریک الکتریکی دهلیزها شده و موج P را بوجود می آورد که موج دپولاریزاسیون دهلیزي است. پس از آن موج دپولاریزاسیون بطنی بصورت مجموعه کمپلکس QRS بوجود می آید و متعاقب آن موج رپولاریزاسیون بطنی به صورت موج T ایجاد می شود. گاهی موج کوچک دیگري بعد از موج T دیده می شود که موج U نام دارد.علت پیدایش این موج رپولاریزاسیون عضلات پاپیلاري در قلب است . در فواصل این امواج که فعالیت مناسب الکتریکی وجود ندارد الکتروکاردیوگرام خط صاف افقی رسم می کند که به آن خط ایزوالکتریک می گویند.
موجP wave) P)الکتروکاردیوگرافی:
این موج در اثر دپولاریزاسیون دهلیزها تولید شده و دامنه موج در حدود ۰/۱۱-۰/۰۴ ثانیه می باشد.موج p در اشتقاق هاي AVFو D1 و D2 و V3-V6 مثبت است و در اشتقاق AVR و اکثرا در V1 منفی است. در اشتقاق D3 اغلب بیفاز یک است. نوك آن معمولا محدود است و نباید تیز یا دندانه دار باشد.
اگر چنانچه این موج در لید ۱و ۲ منفی بود این احتمال وجود دارد که یا قلب بیمار در طرف راست قرار گرفته و یا لیدها اشتباها بسته شده باشد. اگر موج P عریض و دندانه دار گردد دلیل بر بزرگی دهلیز چپ در اثر بیماریهاي تنگی و نارسایی میترال است.
( لازم به ذکر است در رفرنسهاي مختلف به نحو متفاوتی با اندکی تغییر به مطالب بالا ممکن است اشاره گردد).
کمپلکس الکتروکاردیوگرافی QRS
این کمپلکس که مهمترین جزء الکتروکاردیوگرام است مربوط به دپولاریزاسیون بطن ها می باشد و نشانه تحریک شدن میوکارد بطنی است.
ابتدا به طرز نام گذاري این کمپلکس می پردازیم :
۱ -اولین موج پایین رونده (منفی) موج Q نامیده می شود.
۲ -اولین موج بالا رونده (مثبت) موج R نام دارد.
۳ -دومین موج پایین رونده (منفی) بعد از موج R به موج S معروف است.
۴ -اگر امواج مثبت بعدي ظاهر شود R” یا R” و همینطور موجهاي منفی بعدي S’ و S” نامیده می شوند. اگر فقط یک موج بالارونده R داشته باشیم نقطه شروع و ختم آن را بترتیب S وQ می نامند و اگر فقط موج منفی داشته باشیم آن را اصطلاحا QS می گویند.
در بررسی کمپلکس QRS باید به این قسمت ها توجه کرد:
۱- مدت زمان کمپلکسQRS که مقدار طبیعی آن ۰/۰۵ تا ۰/۱۰ ثانیه است که این زمان ابتداي QRS تا انتهاي آن می باشد. اگر مدت زمان QRS طولانی تر از ۰/۱۲ ثانیه شود غیر طبیعی بوده و معمولا در بلوك شاخه اي یا آریتمی های بطنی دیده می شود.
۲- ولتاژ یا آمپلی تود موج QRS کاملا متغیر است ولی اگر ارتفاع کمتر از ۵ میلی لیتر را در اشتقاق هاي استاندارد داشته باشد این حالت غیر طبیعی است و آن را ولتاژ پایین می گویند . این حالت در بیماریهاي منتشر و پیشرفته کرونر، نارسایی بطن، وجود مایع در پریکارد، میکزدم (هپوتیروئیدي) و همینطور در افراد چاق و یا افراد مبتلا به آمفیزم ریوي و غیره دیده می شود. تعیین حداکثر ولتاژ مشکل است زیرا گاهی با آمپلی تود ۲۰ یا ۳۰ میلیمتر در اشتقاق ۲ در قلب طبیعی دیده می شود. در اشتقاق هاي جلوي قلبی معمولا ولتاژ طبیعی از ۲۵ تا ۳۰ میلیمتر تجاوز نمی کند. زیادی یا کمی ولتاژ بستگی به عوامل متعددي دارد از جمله ضخامت جداره سینه که در افراد چاق کمی ولتاژ و در افراد لاغر زیادي ولتاژ را نشان می دهد ولی باید در نظر داشت که ولتاژ اگر از حد معمول زیادتر باشد ممکن است مسئله هپیرتروفی بطنها مطرح باشد. عوامل دیگري مثل فاصله الکترودها از قلب نیز در ولتاژ موج موثر است.
۳- به طور طبیعی در اشتقاق های استاندارد AVL, AVF,D1-D2-D3 موج R وجوددارد و در AVR وجود نداشته و موج QS می باشد.
۴- در اشتقاق هاي سینه اي تغییر شکل امواج به این ترتیب است که موج V1 داراي R کوچک و S عمیق می باشد و برعکس V6 داراي Q کوچک R بلند و S کوچک می باشد. به تدریج از V1 که به طرف V6 برویم R بلندتر می شود به طوریکه در V5 و V6 به حداکثر می رسد و برعکس از عمق S کم شده و در V6 و V5 به حداقل می رسد. اندازه S و R در V3 و V4 تقریبا مساوي است و این منطقه را ناحیه عبوري می گویند . اگر محل ناحیه عبوري در اشتقاق هاي جلوي قلبی تغییر کند یعنی به سمت راست یا چپ برود غیر طبیعی است وامکان وجود بعضی از بیماري ها مثلا هیپرتروفی بطن چپ یا راست را مطرح می سازد.
۵- موج Q در تشخیص انفارکتوس میوکارد اهمیت دارد و باید بین Q طبیعی و غیر طبیعی اختلاف گذاشت و همین طور از بین رفتن این موج در نقاطی که باید به طور طبیعی وجود داشته باشد خود دلیل بر غیر طبیعی بودن الکترود کاردیوگرام است. طرز تشخیص آنها در مبحث انفارکتوس میوکارد شرح خواهیم داد. ولی باید به یاد آورید که امواج Q ممکن است به طور طبیعی (بخشی از QS ) در لیدهای III, AVF , AVL, AVR و V1 و گاهی V2 مشاهده شود. و همچنین امواج q (به عنوان بخشی از امواج QR) در لیدهای AVF ,AVL,I,II,III ولیدهای چپ سینه ای ( V5-V6) دیده می شود. که این امواج Q داراي زمانی کمتر از ۰/۰۴ ثانیه می باشد.
فاصله PR INTERVEL) PR) در الکتروکاردیوگرافی:
این فاصله از ابتداي موج p تا شروع کمپلکس QRS می باشد. این فاصله عبارت است از مدت زمانی که طول می کشد تا تحریک از گره سینوسی به الیاف میوکارد بطنها برسد . فاصله PR طبیعی ۰/۱۲ تا ۲۰ /۰ ثانیه است. این فاصله درکودکان قدري کمتر می باشد.این فاصله در بلوکهاي دهلیزي بطنی طولانی شده و در مواردي نظیر سندرم ولف – پارکینسون – وایت که یک رابطه هدایتی اضافی بین دهلیز و بطن وجود دارد کوتاهتر می شود.
قطعه ST segments) ST) در الکتروکاردیوگرافی:
قطعه اي از خط ایزوالکتریک است که بین کمپلکس QRS و موج T قرار دارد. این قطعه بلافاصله از انتهاي کمپلکس QRS شروع شده و این نقطه که اصطلاحا نقطه j نامیده می شود ابتداي قطعه ST می باشد و انتهاي آن شروع موج T می باشد. بالا رفتن و پایین افتادن قطعه ST اهمیت تشخیصی زیادي از نظر ایسکمی و انفارکتوس دارد. بالا رفتن مختصراین قطعه گاهی در افراد طبیعی بخصوص افراد سیاه پوست دیده می شود و پایین افتادن آن را افتادگی ST گویند.
موج T در الکتروکاردیوگرافی:
این موج نماینده رپلاریزاسیون بطنها است و از سه نظر بررسی می شود. زمان موج T ارتفاع و شکل کلی آن موج T در اشتقاق های V6,D1,D2 تا AVF-V3 مثبت در AVF منفی و در اشتقاق های دیگر متغیر است بطوریکه اگر در AVF و AVL اندازه R بلندتر از ۵ میلیمتر باشد موج T مثبت است ولی اگر کمتر باشد ممکن است منفی شود. شکل موج T معمولا کمی قرینه است. یعنی شروع آن آهسته و ختم آن سریعتر انجام می شود. در ضمن قله آن مدور می باشد T نوك تیز و دندانه دار معمولا غیر طبیعی است ارتفاع موج T در اشتقاق هاي استاندارد از ۵ میلیمتر و در اشتقاق هاي جلوسینه اي از ۱۰ میلیمتر تجاوز نمی کند. موج T بلند در انفارکتوس هیپرکالمی ممکن است دیده شود.
فاصله QT در الکتروکاردیوگرافی:
این فاصله از ابتداي Q تا انتهاي موج T است و مدت زمان کامل سیستول بطنی است. مدت زمان QT در اثر عواملی مانند تعداد ضربانات قلب، سن، جنس فرق میکند. این فاصله با Rate نیز متغیر است. تغییرات این فاصله در تشخیص بعضی از بیماریها کمک میکند. مثلاً با مصرف دیژیتال، زیادي پتاسیم و یا کلسیم خون این فاصله کم میشود. در نارسایی احتقانی قلب، انفارکتوس میوکارد، هیپوکسمی و مصرف داروهایی مانند کینیدین و پروکائین آمید افزایش می یابد.





خیلی ممنون مطالب خیلی مفید بودن، با آرزوی پیشرفت روز افزون برای شما
خیلی ممنون از شما دوست عزیز و همچنین آرزوی موفقیت در تمام مراحل برای شما
با سلام مطالبتان خوب بود ولی ای کاش ساده تر توصیح میدادید مطالب مربوط به ضربه الکتریکی را ضمنا بهتر است شما مطالبتان را به زبان شیمی دبیرستان بیان نکنید شما در بیان مفهوم دپلاریزاسیون بهتر است بگویید با نفوذ پذیری غشا نسبت به سدیم پتانسیل غشای سلول مثبت تر میشود نسبت به خارج ان نه اینکه بگویید بارش مثبت میشود این مطالب کاربران را به اشتباه می اندازد
با سلام و احترام
جامعه هدف این مطلب دانشجویان مهندسی پزشکی و دانشجویان پرستاری می باشد که در آن مختصری راجب آشنایی با نحوه ی عملکرد قلب و تاثیر بخش ها و واکنش های مختلف قلب و نمایش آن بر روی کاغذ ecg و اینکه متوجه شویم بیماری یا اختلال ایجاد شده (در صورت وجود)مربوط به کدام قسمت است و سعی شده این موضوع به صورت ساده ای برای جامعه هدف بیان شود.و موضوع نفوذپذیری غشا به سدیم و پتاسیم و نسبت آنها در داخل و خارج سلول و تاثیر هر کدام بر محیط سلول یا نحوه ی انتقال آنها و….مربوط به مبحث الکتروفیزولوژی بدن می باشد که به صورت کامل و مفصل در کتاب گایتون هال بیان شده و سعی می شود در فرصت و زمان مناسبی نیز در این باره مطلبی برای دانشجویان رشته مهندسی پزشکی و رشته های مرتبط نیز قرار داده شود.