آشنایی با تجهیزات پزشکیاخبار مدرسه مهندسی پزشکیپزشکیتجهیزات پزشکیمهندسی پزشکی
تفسیر ECG به طور کامل بخش ششم

تفسیر ECG به طور کامل بخش ششم
شریانهاي اکلیلی(کرونر) قلب
این شریانها از آئورت بلافاصله بالاي لت هاي دریچه آئورت سرچشمه می گیرند. ۷۵ % پرشدن کرونر در شروع دیاستول وبقیه اش در سیستول می باشد. قلب۵-۲۵% خون پمپاژ شده را خود دریافت می کند و عضله قلب با توجه به متابولیک زیادي که دارد ۸۰-۷۰ درصد اکسیژن دریافتی را مصرف می کند.
دو شریان اصلی کرونر عبارتند از :
۱ – (left coronary (LCA
۲ – RCA) Right coronary)
– LCA به دو شاخه اصلی تقسیم می شود قبل از تقسیم شدن به آن Left main می گویند و پس از دو شاخه شدن LCA) left anterior descending) که دیواره قدام بطن چپ وسپتوم apex (نوك قلب) در بطن چپ و قسمتی از قدام بطن راست را خون رسانی می کند. این شریان روي شریان بین بطنی قدانی مستقیما پایین می رود . شاخه بعدي شریان گردشی یا circumflex است که دهلیز چپ و لترال قلب را خونرسانی می کند و در صورتیکه به چهار راه قلب (crux) کشیده شود و سطح خلفی بطن چپ راخون رسانی می کند (به این افراد left dominant گویند)
– RCA (کرونر راست) در شیار بین دهلیزي ونیز بین بطنی خلفی تا دیواره تحتانی قلب پیش می رود.
RCA دهلیز راست گره هاي AV،SA بطن راست ، خلف سپتوم و نیز بخش تحتانی بطن چپ راخون رسانی می کند. در صورتیکه RCA به crux (چهار راه قلب) برسد تبدیل به( PDA (posterior descending artery می شود و قسمت خلفی قلب را خونرسانی می کند.( به این افراد Right dominant می گویند).
به طور خلاصه :
۱ – سیر کومفلکس ← خونرسانی سطح High Lateral
۲ – LAD ← خونرسانی سطح Anterior
۳ – (PDA ← ( posterior descending Artery (شاخه خلفی نزولی کرونر راست)← خونرسانی سطح inferior
ایسکمی به نبود اکسیژن ناشی از خونرسانی ناکافی اطلاق می گردد که این خود از عدم تعادل بین نیاز اکسیژن و عرضه آن نتیجه می گردد. شایع ترین عامل ایسکمی میوکارد، بیماري آترواسکلروتیک شرائین کرونر است . شرائین کرونري محل اصلی بروز بیماري آترواسکلروتیک هستند که عوامل خطر ساز اصلی آترواسکلروز (زیاد بودن LDL پلاسما، کم بودن HDL پلاسما، مصرف دخانیات، افزایش فشار خون و دیابت) به نظر می رسد که باعث تخریب عملکرد طبیعی اندوتلیوم عروقی می گردند. تجربیات نشان داده اند که وقتی تنگی کاهش ۷۵ درصدي در سطح مقطع ناحیه را سبب می گردد، افزایش کامل جریان خون براي جبران نیاز میوکارد امکانپذیر نیست. وقتی که سطح مقطع مجرا بیش از ۸۰ درصد کاهش می یابد، جریان خون به هنگام استراحت ممکن است کم شده و باعث تقلیل چشمگیر جریان خون کرونر شده و ایسکمی میوکارد را سبب می گردد.
آنژین صدري پایدار:
این سندرم بالینی به دلیل ایسکمی گذاري میوکارد ایجاد می شود و عواملی مانند تماس با سرما استرس روانی، خوردن غذاهاي سنگین و بطورکلی هر عاملی که نبض و فشار خون را افزایش دهد در بروز آن موثر است.
دلایل معکوس شدن موج T به صورت عمیق و متقارن :
ایسکمی ساب آندوکارد – انفارکتوس ساب آندوکارد (انفارکتوس بدون موج Q) – کاردیومیو پاتی انسدادي هیپرتروفیک- یافته اي طبیعی در جوانان- خونریزي داخل جمجمه اي.
در موقعیت هاي بالینی سقوط قطعه ST به صورت افقی قطعا حاکی از وجود ایسکمی است. سقوط ST به صورت شیب دار (sloping) از اعتبار کمتري جهت تشخیص ایسکمی برخوردار می باشد.
دلایل شایع سقوط ST در ضربان قلب:
سقوط افقی : ایسکمی – انفارکتوس ساب آندوکارد – تغییر انعکاسی نسبت به صعود ST (آسیب حاد)
سقوط شیب دار : هیپرتروفی بطنی- دیگوکسین- ایسکمی- هیپرکالمی- بلوك شاخه اي
ایسکمی طولانی منجر به نکروز میوکارد می شود. زمانی که جریان خون کافی نباشد. ( به دنبال کاهش اکسیژن، سلولها ۸ – ۱۰ ثانیه به زندگی ادامه می دهند) سپس به فاز ایسکمیک می روند که سلولها از متابولیسم بی هوازي استفاده می کنند و تولید اسید لاکتیک کرده و احساس درد رخ می دهد. ایسکمی تا ۲۰ دقیقه مشکل ساز نیست بعد از آن سلولها از مرکز آسیب می بینند ( که ۶ – ۴ ساعت طول می کشد). اگر در این مدت هم جریان خون برقرار نشود بافت از مرکز شروع به مرگ و نکروز می کند تا ۶ ساعت بعد از انفارکتوس تغییر جدي در بافت رخ نمی دهد و فضاي اینفارکته آبی و متورم به نظر می رسد. بعد از ۴۸ ساعت به دلیل تهاجم نوتروفیل ها، بافت زرد رنگ شده و بعداز ۱۰ – ۸ روز گرانولاسیون بافت شکل می گیرد. بعد از ۲ – ۳ ماه اسکار به جا مانده سبب تغییرات دائمی بافت در سایز و شکل قلب می شود.
علل ایجاد کننده :
– آترواسکلرز (شایع ترین علت و بیشتر به دلیل ترومبوزآتروم)
– اسپاسم عروق کرونر
– کاهش تامین اکسیژن
– افزایش تقاضاي اکسیژن
ریسک فاکتورها :
آترواسکلرز – CAD – کلسترول بالا -سیگار – HTN – چاقی – عدم تحرك – گلوکز بالا – استرس
تدابیر درمانی مشکل سقوط ST در ضربان قلب :
در بخش اورژانس درمان با آسپیرین شروع می شود ( ۳۲۵ تا ۱۶۰ میلیگرم ) بطور جوی دنی. آسپیرین چسبندگی پلاکتی را کم می کند، ترومبوس را کوچک کرده و باعث کاهش تنگی رگ میشود.
– دادن اکسیژن در صورتی که ۹۲%>SAQ2 باشد و یا اینکه بیمار دچار سیانوز باشد و یا در سمع ریه ها رال داشته باشد. در غیر این صورت اکسیژن باعث انقباض عروق شده، بار قلب را بیشتر می کند و باعث تشدید ایسکمی می شود.
– تزریق مرفین و یا پتیدین براي کاهش درد.
– استفاده از بتا بلوکرها ( ۲۰ تا ۴۰ میلیگرم) که بتا بلوکرها میزان بروز MI و مرگ ناگهانی را کاهش می دهد.
– تجویز داروهاي کلسیم کانال بلوکر مانند دیلتازیم، و یا وراپامیل که دیلتازیم در بیمارانی که EF زیر ۴۰ % دارند خطرناك است و موجب ادم ریه و مرگ می شود. این داروها زمانی تجویز می شوند که درد بیمار با بتا بلوکرها کاهش پیدا نمی کند و می توان همراه با بتا بلوکرها و یا همراه با مهار کننده هاي آنزیم تبدیل کننده (ACE) براي بیمار تجویز نمود. داروهاي مهار کننده آنزیم تبدیل کننده آنژیوتانسیون مانند کاپتوپریل، آنالاپریل و لوزارتال، مورتالیته سی سی یو را کم نمی کند ولی در طولانی مدت مرگ و میر را کاهش می دهد.
– استاتین ها مانند لواستاتین سیمواستاتین خاصیت متعادل کردن پلاك می شود.
انفارکتوس میوکارد (MI)
انفارکتوس میوکارد عموما زمانی رخ می دهد که پس از بروز انسداد ترومبوتیک در یکی از شریانهاي کرونر (که پیش از آن توسط فرآیند آترواسکلروز باریک شده باشد) جریان خون کرونري به طور ناگهانی مختل گردد.
انفارکتوس ترانسمورال
انفارکتوس قلبی بر اساس محل ابتلا به دو ناحیه تقسیم میشود. در انفارکتوس ترانسمورال هر سه لایه قلب درگیر می شوند.
انفارکتوس نان ترانسمورال
با عنوان انفارکتوس ساب اندوکارد و انفارکتوس بدون تشکیل موج Q پاتولوژیک نیز شناخته می شود که از ویژگی هاي الکتروکاردیوگرافیک آن پایین افتادگی قطعه ST بخصوص در لیدهاي ۵ V تا V 3 می باشد و ممکن است در aVR و DIII قطعه ST مقدار کمی بالا افتادگی داشته باشد. محل این نوع MI در زیر اندوکارد و یا زیر اپیکارد است.
ناحیه انفارکتوس قلبی
منطقه انفارکتوس قلبی در الکتروکاردیوگرام با موج Q , قطعه ST و موج T غیر طبیعی مشخص می گردد. بیشترین ناحیه MI در دیواره و سپتوم بطن چپ می باشد و فقط در حدود ۲۵ % بیمارانی که MI تحتانی کرده اند ممکن است بطن راست نیز درگیر شده باشد . در الکتروکاردیوگرام بطن آسیب دیده با موج T معکوس ، بالارفتن قطعه ST و Q پاتولوژیک مشخص می گردد.
انفارکتوس ناحیه قدامی :
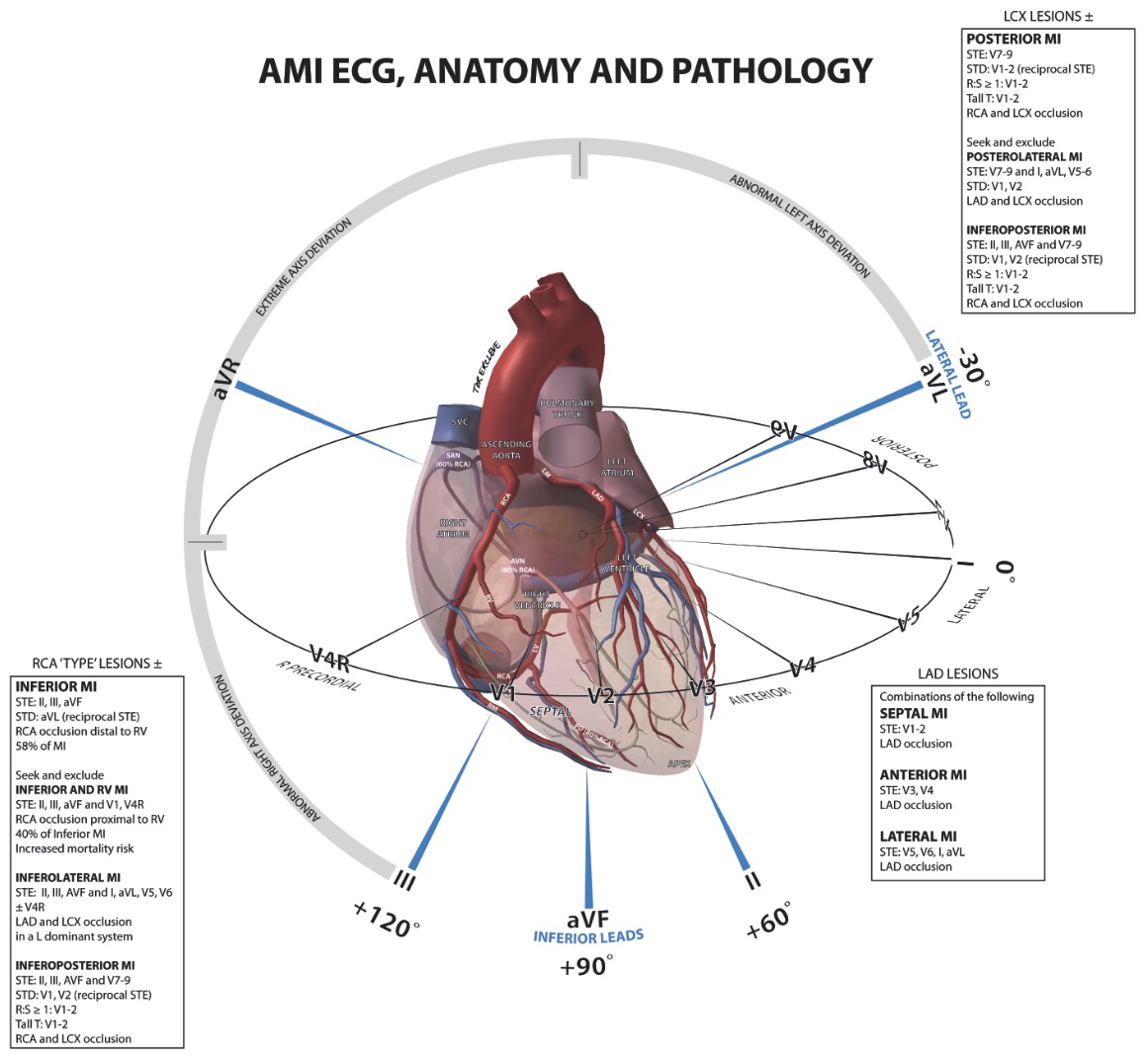
انفارکتوس ناحیه قدامی به علت انسداد شاخه نزولی و قدامی شریان کرونر چپ (LAD) و یا احتمالا شاخه اصلی کرونر چپ ایجاد می گردد که در الکتروکاردیوگرام بالا رفتن قطعه ST در لیدهاي V1 تا V4 و موج T معکوس در لیدهاي aVL , D1 و موجهاي V2 تا V5 و همچنین عدم رشد موج R در لیدهاي V1 تا V5 مشاهده می گردد . انفارکتوس وسیع ناحیه قدامی قلب ممکن است با نارسایی بطن چپ، شوك کاردیوژنیک و حتی مرگ همراه باشد. حدود ۳۰ % مرگ و میر هاي ناشی از MI مربوط به این نوع است.
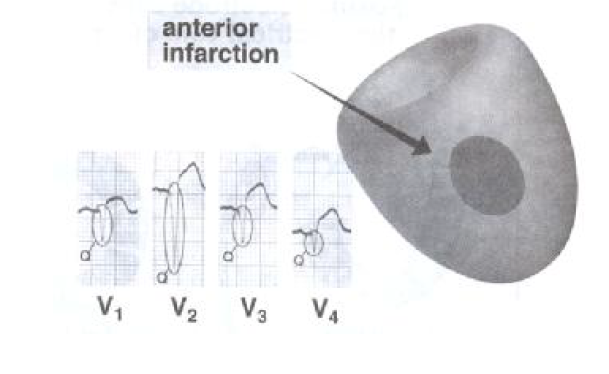
انفارکتوس قدامی- جانبی:
این نوع انفارکتوس در نتیجه انسداد شریان سیرکمفلکس بوجود می آید . تغییرات الکتروکاردیوگرافیک روي ۱۲ لید ECG شامل موارد زیر است :
تغییرات ST,T,Q بر روي لیدهاي D1,aVL.V6,V5,V4 قابل مشاهده است و تغییر در آیینه آن بر روي لید ناحیه اینفریور DII,DIII,AVF دیده می شود. اگر موج Q در لید D1 و AVL مشاهده شود نشانگر انفارکتوس ناحیه لاترال است.
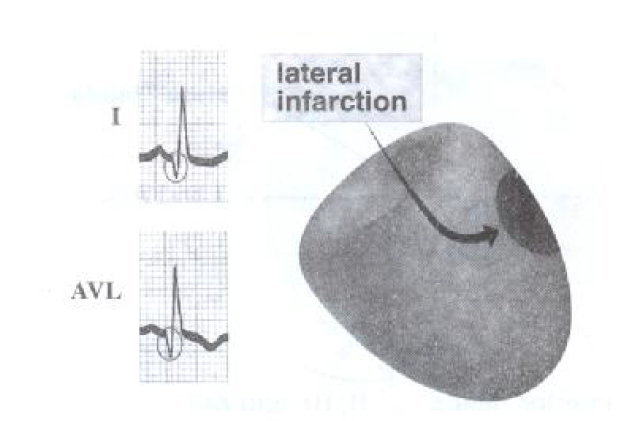
انفارکتوس ناحیه تحتانی:
این نوع انفارکتوس به علت انسداد شریان کرونر راست (RCA) بوقوع می پیوندد و تغییرات ST,T,Q بر روي لیدهاي DII,DIII,AVF قابل مشاهده است و تغییر در آینه آن بر روي لیدهاي AVL و DI دیده می شود. به علت اینکه خونرسانی به گره سینوسی، دهلیزي، ناحیه پراگزیمال دسته هیس و گره دهلیزي- بطنی توسط شریان کرونرراست انجام می گیرد بنابراین انسداد آن موجب اختلال در سیستم هدایتی می گردد که در انفارکتوس ناحیه تحتانی مشاهده می گردد.
انفارکتوس ناحیه انتروسپتال:
انفارکتوس ناحیه انتروسپال بهعلت انسداد شریان کرونري چپ در شاخه نزولی – قدامی (LAD) ایجاد می گردد . لید V1 تا V4 در الکتروکاردیوگرام نشان دهنده فعالیت الکتریکی این ناحیه می باشد . از شاخص هاي الکتروکاردیوگرافیک در این نوع MI , کاهش پیشرونده موج R , در لیدهاي V1 و V2 و تشکیل کمپلکس QS و موج Q پاتولوژیک از V1 تا V4 دیده می شود. و اگر انفارکتوس در ناحیه دیواره قلب باشد این تغییرات فقط در لید V1 قابل مشاهده می باشد. در انفارکتوس انتروسپال تغییر در آینه دیده نمی شود.
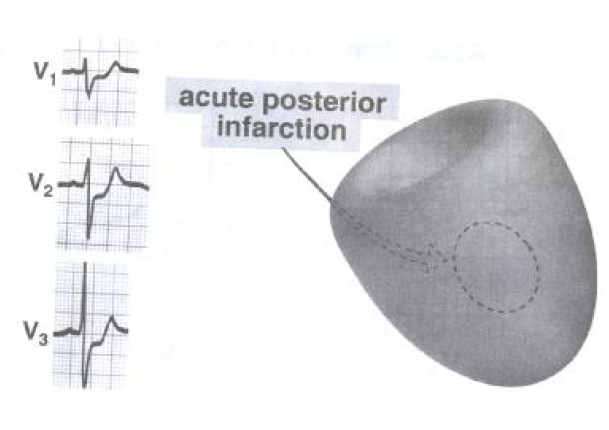
انفارکتوس ناحیه خلفی:
انفارکتوس ناحیه خلفی به علت انسداد شاخه سیر کمفلکس شریان کرونر چپ ایجاد می گردد و بعلت اینکه ۱۲ لید ECG مستقیما نمی توانند فعالیت ناحیه خلفی را ثبت نمایند تغییرات الکتروکاردیوگرافیک آن به شکل آینه اي (موج R بلند و سقوط قطعه ST) بر روي لیدهاي V1 و V2 قابل مشاهده می باشد.
نکات کلیدي در تفسیر الکتروکاردیوگرام:
الکتروکاردیوگرام یا نوار قلب (ECG) ثبت نوشتاري پتانسیلهاي تولید شده توسط قلب و در واقع نوار فعالیت الکتریکی قلب است. سیگنالها بواسطه الکترودهاي فلزي که به اندامها و قفسه سینه متصل م یشوند، دریافت شد ه و توسط دستگاه نوار قلب تقویت و ثبت می گردند. نوار قلب یکی از بی خطرترین و ساد ه ترین اقداماتی است که اطلاعاتی ارزشمند در مورد قلب به پزشک می دهد. نوار قلب در بررسی دردهاي قلب و سکته هاي قلبی ارزش خاصی دارند و به عنوان اقداماتی روتین در تمام کسانی که مشکوك به مشکلات حاد قلبی باشند صورت می گیرد.
برخی شرایط و حالاتی که قادرند تست را متأثر سازند و تفسیر ECG را دشوار کنند عبارتند از:
۱ – نقص در تجهیزات انجام الکتروکاردیوگرام؛
۲ – تداخل الکتریکی بدلیل وسایل الکتریکی مجاور دستگاه الکتروکاردیوگرافی؛
۳ – عدم اتصال صحیح الکترودها به پوست به نحوي که تماس پوستی خوبی ایجاد نگردد (مثلا عدم استفاده از ژل و یا وجود موهاي زیاد بدن در محل اتصال الکترود)؛
۴ – نادرست بستن الکترودها به دست و پا و یا جلوي قفسه سینه؛
۵ – حرکت و یا صحبت کردن در حین انجام ECG ؛
۶ – ورزش شدید قبل از انجام ECG ؛
۷ – هیجان و تنفس عمیق در حین انجام تست
تفسیر ECG به طور کامل بخش اول